Funktionell dyspepsi, reflux och ulcus
Skånelistan
Rekommenderade läkemedel
| Behandling/tillstånd | Substans | Preparat/generika |
|---|---|---|
| Dyspepsi | ||
| Mg + Al-hydroxid | Novaluzid | |
| Tillfällig eller lättare reflux | ||
| alginsyra | Gaviscon | |
| famotidin | Pepcid | |
| Svårare reflux | ||
| omeprazol | omeprazol | |
| Långtidsbehandling vid reflux | ||
| omeprazol | omeprazol i lägsta möjliga dos | |
| Ulcus med Hp-infektion | ||
| En veckas behandling | omeprazol | omeprazol |
| klaritromycin | klaritromycin | |
| amoxicillin | amoxicillin | |
Bakgrundsmaterial
Terapiråd
Med protonpumpshämmare (PPI) kan vi effektivt behandla patienter med ulcus och refluxsjukdom. PPI har dock inte någon effekt på symtomen hos majoriteten av patienterna med funktionell dyspepsi varför ett noggrant urval är viktigt för att undvika överförskrivning.
- Omeprazol rekommenderas på Skånelistan.
- Lägsta möjliga dos PPI eftersträvas, gärna vid behov vid refluxbesvär.
- Glöm inte livsstilsåtgärder.
- Ange indikation, behandlingstid och undvik att förnya recept slentrianmässigt.
- Trappa ut behandlingen för att undvika reboundfenomen vid avslut av långvarig PPI-behandling.
Funktionell dyspepsi
Behandling av funktionell dyspepsi är enbart symtomatisk.
Förändring av matvanor och livsstil är oftast den mest effektiva åtgärden tillsammans med förklaring och lugnande besked till patienten. En genomgång av patientens livsstilsmönster med möjliga förändringar är därför grundläggande. Läkemedelsbehandling har begränsad effekt och ska enbart ges om den har tydlig effekt på symtomen.
Dominerande refluxbesvär
- Informera patienten om livsstilsförändringar.
- Ge behandling med syrahämmande medel vid behov.
- Om kontinuerlig behandling krävs ska lägsta effektiva dos titreras ut.
Vid gastroskopiverifierad esofagit ska i första hand generiskt PPI användas:
- Omeprazol rekommenderas på Skånelistan
Ulcus med Helicobacter pylori-infektion
Indikation för behandling av Hp-infektion föreligger vid verifierad ulcussjukdom.
- Alla duodenalsår ska eradikeringsbehandlas.
- Vid ventrikelsår ges eradikeringsbehandling endast vid påvisad Hp-förekomst.
Vid ulcus under behandling med COX-hämmare och samtidig Hp-infektion bör man ge trippelbehandling då den huvudsakliga genesen är svår att avgöra.
Ulcus orsakat av läkemedel
Vid starka riskfaktorer för ulcus bör i första hand indikationen för COX-hämmare eller ASA omprövas.
Enbart hög ålder och behandling med lågdos ASA innebär inte indikation för PPI, utom till patienter med tidigare ulcus. Vid insättning av COX-hämmare i höga doser och/eller längre tids behandling till högriskpatient bör PPI-profylax ges.
Då likvärdig effekt avseende risk för blödning visats i studier (ickeselektiva NSAID + PPI vs coxiber) rekommenderas tillägg av PPI till icke-selektiva NSAID (till exempel Naproxen) vid hög blödningsrisk. Enbart vid mycket hög risk för blödning och behov av inflammationsdämpande läkemedel ska coxib (etoricoxib, celecoxib) och PPI användas! Oavsett vilken COX-hämmare som används bör alltid lägsta möjliga dos och kortast möjliga tid eftersträvas till dessa patienter.
Läkemedelsbehandling
Behandling för vuxna
Funktionell dyspepsi
Vid lättare dyspeptiska besvär utan inslag av reflux kan syraneutraliserande läkemedel med magnesium + aluminium (Novaluzid) användas.
Ett alternativ är att prova Iberogast som är ett växtbaserat läkemedel som har indikation för behandling av IBS och funktionell dyspepsi. Medlet ingår dock inte i läkemedelsförmånen.
Dominerande refluxbesvär
Vid gastroesofageal reflux med lättare eller tillfälliga besvär rekommenderas:
- alginsyra (Gaviscon) eller
- famotidin (Pepcid), den enda kvarvarande H2-blockeraren på marknaden.
Vid svårare besvär eller gastroskopiverifierad esofagit rekommenderas PPI.
Generiskt omeprazol används då det föreligger behov av långtidsbehandling.
- Lägsta dos som ger symtomfrihet ska användas.
- Vid refluxsjukdom utan esofagit kan behandling ges vid behov.
- Vid refluxsjukdom med esofagit rekommenderas kontinuerlig behandling.
Vid lätt – måttlig esofagit (grad A–B) ges:
- normaldos PPI (omeprazol 20 mg x 1) under åtta veckor
- därefter intermittent behandling efter behov i lägsta effektiva dos.
Vid utbredd esofagit (grad C–D) ges:
- högdos omeprazol (20 mg 1–2 x 2) i åtta veckor
- därefter ska läkningskontroll med gastroskopi göras
- efter läkning ska kontinuerlig PPI-behandling ges med lägsta effektiva dos.
Först vid otillräcklig effekt av omeprazol 40 mg kan 40 mg esomeprazol användas.
Munsönderfallande lansoprazol är fortfarande betydligt dyrare än generiskt PPI i enterokapsel/enterotablett (mer än 4 gånger högre pris jämfört med omeprazol) och ska därför endast användas vid sväljningssvårigheter.
Eradikeringsbehandling vid Hp-positivt duodenal- och ventrikelulcus
Som förstagångseradikering ges en veckas trippelbehandling:
- Omeprazol* 20 mg x 2
- Amoxicillin* 1 g x 2 (metronidazol (Flagyl) 400 mg x 2 vid pc-allergi)
- Klaritromycin* (Clarithromycin) 500 mg x 2.
Uppföljning vid okomplicerat duodenalsår:
- Då behandlingsresultaten är mycket goda ska ingen kontroll av eradikering och läkning eller vidarebehandling med protonpumpshämmare ske.
Uppföljning vid ventrikelulcus:
- Behandla med omeprazol 20 mg x 1 till gastroskopiverifierad sårläkning.
- Vid mycket stora sår kan 20 mg x 2 vara aktuellt.
- Gastroskopin bör ske inom 6–8 veckor.
Andra linjens behandling med två veckors trippelbehandling ges om kvarvarande Hp-infektion trots försök till eradikering:
- Omeprazol* 20 mg x 2
- Amoxicillin* 1 g x 2 (Doxycyklin* 100 mg x 2 vid pc-allergi)
- Metronidazol (Flagyl) 400 mg x 2
*Rekommendationen avser i första hand produkter med generiskt namn.
Särskilda överväganden
Att beakta vid behandling
PPI vid funktionell dyspepsi
De flesta patienter som söker för bukbesvär på vårdcentralen har funktionell dyspepsi där PPI inte har någon signifikant effekt. Tillståndet beror sannolikt på en kombination av motorikstörning och en ökad smärtkänslighet i magsäcken och har inget med ökad saltsyraproduktion att göra.
I kontrollerade studier är det tveksamt om syrahämmande läkemedel har någon effekt hos patienter utan refluxbesvär och därför rekommenderas ej förskrivning av dessa läkemedel. Om syrahämmande behandling ändå sätts in måste förskrivande läkare ansvara för att utvärdera effekten inom ett par veckor och sätta ut behandlingen om den inte har effekt.
Eradikering av Helicobacter pyloriinfektion (Hp) hos patienter med funktionell dyspepsi utan reflux har enligt metaanalyser effekt på symtomen endast hos 7 %. Flertalet patienter med funktionell dyspepsi har ingen effekt av sådan behandling. Eradikeringsbehandling rekommenderas därför inte vid funktionell dyspepsi om inte särskilda skäl föreligger.
Indikation och behandlingstid för PPI
Ange tydligt indikation vid insättande och om behandlingstiden med PPI är begränsad. Det är viktigt att det framgår både i journal och på recept varför PPI sätts in.
Det finns risk att behandlingen med PPI itereras slentrianmässigt trots att indikationen kanske inte längre kvarstår. Ibland sätts till exempel PPI in som skydd av magslemhinnan i samband med en annan medicinering, till exempel kortison och NSAID, och bör därmed sättas ut om denna medicinering upphör.
Utsättning av läkemedel
Reboundfenomen vid utsättning av PPI
Det är viktigt att informera patienten om risken för reboundfenomen (hypersekretion av saltsyra) vid utsättning vilket annars felaktigt kan tolkas som om patienten behöver fortsatt behandling. Risk för reboundfenomen finns redan efter 1–2 månaders PPI-behandling.
Vid utsättning kan man prova att sänka dosen successivt. Förslag på nedtrappning är:
- halverad grunddos varje dag i fyra veckor och därefter
- halverad grunddos varannan dag i fyra veckor.
Antacida (Novaluzid) kan sedan rekommenderas vid behov. I vissa fall kan även en längre uttrappningsperiod vara aktuell.
Arbetsgruppen har tagit fram en broschyr som kan lämnas till patienter som ska trappa ut PPI. Patientinformationen kan laddas ner eller beställas på vårdgivare Skåne (3).
Att sluta med protonpumpshämmare (pdf)
Icke-farmakologisk behandling
Levnadsvanor
PPI har god effekt vid refluxbesvär men bör kompletteras med följande livsstilsåtgärder:
- viktnedgång
- stresshantering
- rökstopp, minskad alkoholkonsumtion, mindre koffein
- mindre fet och kryddad mat
- mindre portionsstorlek, jämnt fördelat matintag under dagen
- höja huvudändan på sängen och att undvika större måltid för nära sänggåendet.
Om tillståndet
Allmänt
Dyspepsi är mycket vanligt. Orsaken kan vara organisk, till exempel ventrikel eller duodenalulcus, esofagit, tumör i övre magtarmkanalen eller funktionell.
Funktionell genes är vanligast och innebär att någon organisk förändring inte kan påvisas.
Även sjukdomar utanför esofagus, ventrikel eller duodenum kan ge dyspepsiliknande symtom, exempelvis gallsten, pankreassjukdom, laktosintolerans eller celiaki.
Helicobacter pylori-infektion
Sambandet mellan Hp-infektion och ulcussjukdom är sedan länge klarlagt.
- Vid duodenalsår har > 95 % bakomliggande Hp-infektion och särskild diagnostik är inte nödvändig.
- Vid ventrikelsår förekommer Hp-infektion hos cirka 70 % av patienterna.
Mer kontroversiell är frågan hur Hp-infektion ska hanteras hos patienter som inte har ulcus och om test för Hp-infektion ska ingå i den primära handläggningen av dyspepsi.
I nationella riktlinjen ”Outredd dyspepsi, okomplicerade duodenal och ventrikelsår samt funktionell dyspepsi”, publicerad på Svensk Gastroenterologisk Förenings webbplats, finns en ingående redovisning av det aktuella kunskapsläget och de etiska överväganden som kan bli aktuella.
Arbetsgruppens rekommendation är att test för Hp-infektion inte ska användas i den primära utredningen av dyspepsi, ej heller att Hpinfektion behandlas rutinmässigt hos patienter med funktionell dyspepsi. Detta baserat på det vetenskapliga underlaget och våra lokala förutsättningar.
Ulcus orsakat av läkemedel
Medicinering med COXhämmare (coxiber och ickeselektiva NSAID) och/eller ASA, även i lågdos (till exempel Trombyl), innebär ökad risk för ulcus. Tidigare ulcussjukdom, dosen av COX-hämmare/ASA och hög ålder (> 75 år) har betydelse för blödningsriskens storlek.
Behandling med perorala antikoagulantia, SSRI eller kortison är också riskfaktorer för utveckling av ulcus och komplikationer vid samtidig COX-hämmare/ASA-medicinering.
Coxiber (celecoxib, etoricoxib) har föreslagits som alternativ till ickeselektiva NSAID vid ökad risk för ulcus och blödning. Metaanalyser visar att coxiber som grupp halverar risken för allvarliga ulcuskomplikationer jämfört med vissa ickeselektiva NSAID.
Risken för komplikationer från övre gastrointestinalkanalen är dock fortfarande dubblerad jämfört med placebo och verkar vara i samma storleksordning som för diklofenak enligt en metaanalys publicerad 2013. Coxibernas kliniska värde har också ifrågasatts efter att det framkommit data som förknippar coxiber (liksom diklofenak) med en ökad risk för hjärtinfarkt. Nyare data från en mycket stor studie publicerad i NEJM 2016 visade dock att lågdos celecoxib (upp till 200 mg per dag) inte gav fler kardiovaskulära händelser än ibuprofen och naproxen.
Symtom
Halsbränna och sura uppstötningar är de klassiska refluxbesvären och kan ibland förekomma tillsammans med andra dyspeptiska besvär som epigastralgi och uppspändhet. Om refluxbesvär är de dominerande symtomen är sannolikheten stor för att sur reflux till esofagus är orsaken.
Utredning av dyspepsi
Utredning av dyspepsi grundas på anamnes för att upptäcka alarmsymtom eller refluxsymtom.
Algoritmen bygger på att patienter med alarmsymtom (misstanke om att malignitet eller annat allvarligt tillstånd föreligger) och patienter där refluxbesvär dominerar i symtombilden identifieras genom anamnes och kontroll av Hb.
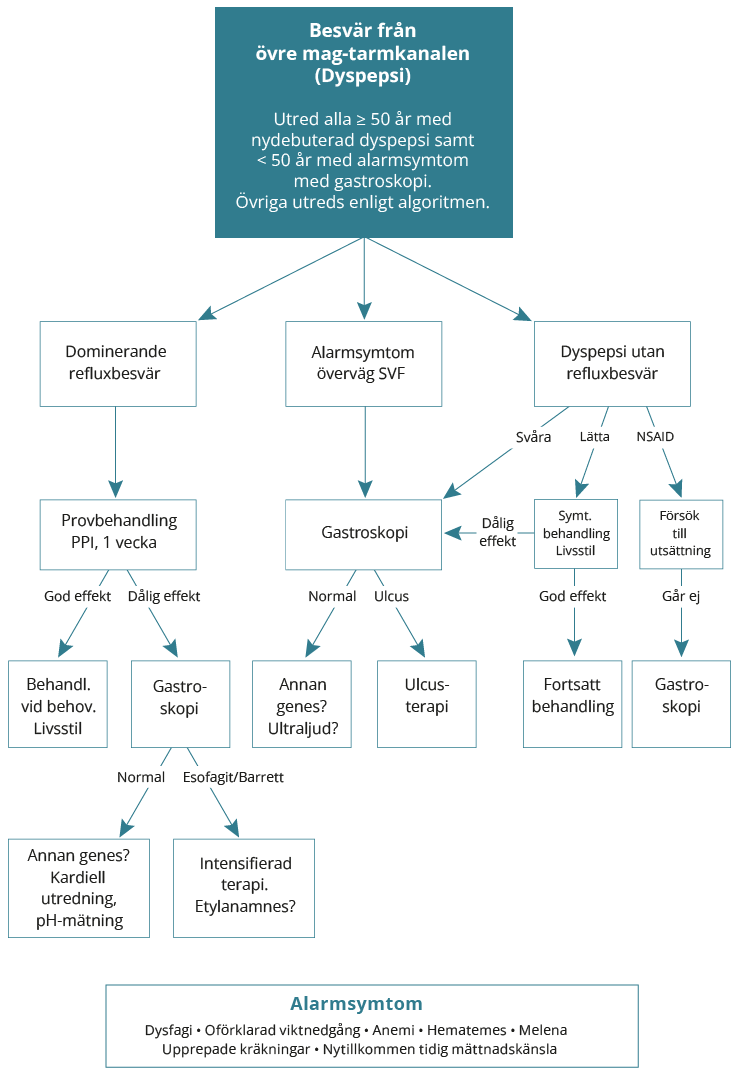 Klicka på bilden för att förstora eller förminska den
Klicka på bilden för att förstora eller förminska den
Gastroskopi är den bästa undersökningen för att påvisa organiska orsaker till dyspepsi. Vid alarmsymtom eller refluxbesvär som inte viker efter provbehandling, ska gastroskopi alltid göras men i övriga fall ska gastroskopi endast beställas om det finns särskilda skäl.
Utredning vid dominerande refluxbesvär
För att bekräfta diagnosen ges en veckas behandling med omeprazol 20 mg x 2.
Om denna behandling har god effekt på patientens besvär och det inte finns några alarmsymtom och debutåldern är < 50 år är ytterligare utredning inte nödvändig.
Vid dålig eller osäker effekt av provbehandlingen ska gastroskopi göras för att utesluta organisk orsak. En normal gastroskopi utesluter dock inte symtomgivande reflux. I de fall diagnosen fortfarande är oklar efter gastroskopi kan annan diagnos övervägas. Vid terapiresistens trots esomeprazol 80 mg dagligen, eller vid volymreflux, kan remiss för 24timmars pH-mätning med manometri övervägas.
Dyspepsi, reflux och ulcus – AKO Skåne-riktlinje för primärvården
Standardiserat vårdförlopp för matstrups- och magsäckscancer
För att påskynda utredning av misstänkt matstrups- och magsäckscancer har man infört standardiserat vårdförlopp (SVF).
- Matstrups- och magsäckscancer – AKO Skåne-riktlinje för primärvården
- Standardiserat vårdförlopp matstrups- och magsäckscancer (cancercentrum.se)
Referenser
Referenser Funktionell dyspepsi, reflux och ulcus
Om innehållet
Publicerat: 2024-01-02
Faktaägare: Läkemedelsrådet i Region Skåne

