KOL
Skånelistan
Rekommenderade läkemedel
| Behandling/tillstånd | Substans | Preparat/generika |
|---|---|---|
| Vid behovsbehandling | ||
| SABA | salbutamol | Airomir Autohaler |
| Buventol Easyhaler | ||
| Ventilastin Novolizer | ||
| SABA med andningsbehållare | salbutamol | Airomir inhalationsspray |
| FABA | formoterol | Formatris Novolizer |
| Underhållsbehandling | ||
| LAMA 12 tim | aklidinium | Eklira Genuair |
| LAMA 24 tim | tiotropium | Spiriva Respimat |
| LABA 12 tim | formoterol | Formatris Novolizer |
| LABA 24 tim | olodaterol | Striverdi Respimat |
| LABA + LAMA 12 tim | formoterol + aklidinium | Duaklir Genuair |
| LABA + LAMA 24 tim | olodaterol + tiotropium | Spiolto Respimat |
| ICS | budesonid | Giona Easyhaler |
| Novopulmon Novolizer | ||
| ICS + LABA 12 tim | budesonid + formoterol | Bufomix Easyhaler |
| ICS + LABA + LAMA 24 tim |
flutikason + vilanterol + umeklidinium | Trelegy Ellipta |
| Tilläggsbehandling | ||
| Tillägg av PDE4-hämmare | roflumilast | Daxas |
SABA: Kortverkande bronkvidgare (beta-2-agonist)
FABA: Fast-Acting Beta-2-Agonist (SABA eller formoterol)
LAMA: Långverkande antikolinergika
LABA: Långverkande bronkvidgare (beta-2-agonist)
ICS: Inhalationssteroider
För val av läkemedelsgrupp se figur och KOL-trappa.
Vid behov av spray välj motsvarande läkemedel ur inhalatortabellen.
Förändringar och budskap
De stora förändringarna kom 2023 i samband med Läkemedelsverkets nya behandlingsrekommendationer och att GOLD ändrade sin klassificering. Några nya riktlinjer eller indelningar av KOL har inte skett under senaste året.
Bakgrundsmaterial
Terapiråd
Spirometri krävs för att ställa diagnosen kroniskt obstruktiv lungsjukdom (KOL) och definitionen är FEV1/FVC < 0,7 efter bronkvidgning. För att ställa diagnosen KOL krävs även symtom. KOL är delvis möjlig att förebygga genom att undvika tobaksrökning. Rökstopp är den enda åtgärd som påtagligt kan minska lungfunktionsförsämring och mortalitet vid KOL.
Nyttan av läkemedelsbehandling vid KOL är väsentligt mindre än vid astma och terapiprinciperna är mindre väl fastlagda. Läkemedelsanvändningen är omfattande trots den begränsade effekten.
Icke-farmakologiska behandlingar såsom rökavvänjning och sjukgymnastik/rehabilitering har stort värde. För mer information om vårdprogrammet Tobak, se Tobaksberoende.
De nationella riktlinjerna för vård vid KOL från 2020 (2) betonar den icke-farmakologiska behandlingen, där inte någon enskild farmakologisk åtgärd berörs i de centrala rekommendationerna.
För att värdera den kliniska bilden och kunna optimera behandlingen bör en bedömning av KOL-sjukdomens svårighetsgrad göras och tre parametrar bör man särskilt ta hänsyn till:
- Lungfunktion
- Luftvägssymtom
- Exacerbationer/sjukhusinläggningar
Lungfunktion
Bedömning av lungfunktion görs med spirometri, vilket krävs för att ställa diagnosen KOL. Lungfunktionen indelas i stadier som baseras på aktuellt FEV1 i förhållande till förväntat värde. Internationella strategidokumentet GOLD graderar lungfunktionen mellan 1-4 (3).
Obs! Värden efter bronkvidgning.
| Stadium | FEV1 i % av förväntat | Kvot; FEV1 /FVC |
|---|---|---|
| GOLD 1 - lindrig | ≥ 80 | < 0,70 |
| GOLD 2 - måttlig | 50 - 79 | < 0,70 |
| GOLD 3 - svår | 30 - 49 | < 0,70 |
| GOLD 4 - mycket svår | < 30 | < 0,70 |
Luftvägssymtom
Symtomen kan klassificeras med hjälp av olika skalor, till exempel CAT (COPD Assessment Test), mMRC (modified Medical Research Council) eller CCQ (Clinical COPD Questionnaire). CAT anses ge en mer övergripande värdering och rekommenderas i första hand medan mMRC endast bedömer dyspné. För beskrivning av skalorna se "Referenser/Symtomskattningsformulär".
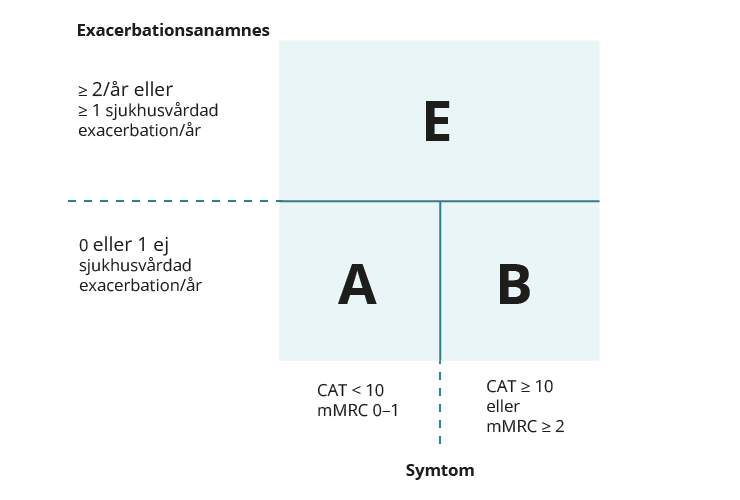
Lindriga eller sporadiska symtom: mMRC < 2, CAT < 10 eller CCQ < 1,0 Betydande symtom: mMRC ≥ 2, CAT ≥ 10 eller CCQ ≥ 1,0.
Exacerbationer och sjukhusinläggningar
Förekomst av exacerbationer och sjukhusinläggningar har stark prognostisk betydelse och värdering av exacerbationer är grundläggande.
Utvärdering av symtom och exacerbationer/sjukhusinläggningar är ett sätt att göra en klinisk bedömning av olika fenotyper, till exempel för att skilja patienter med många respektive få exacerbationer.
Det internationella strategidokumentet GOLD har introducerat en uppdaterad klassificering av KOL baserat på två olika beskrivningar. Först av lungfunktion (GOLD 1–4) för bekräftande av diagnosen och därefter bedömning av fenotyp (GOLD A, B och E).
 Klicka på bilden för att förstora eller förminska den
Klicka på bilden för att förstora eller förminska den
Exempelvis klassas en patient med FEV1 på 45 % av förväntat men med få symtom och inga exacerbationer som svår KOL (GOLD stadium 3) samt GOLD grupp A. En annan patient med samma lungfunktion men med mer symtom och en sjukhusinläggning som svår KOL (GOLD stadium 3) och GOLD grupp E. Detta för att visa att de är två olika fenotyper.
På samma sätt som vid insättande av behandling kan man inte nog betona vikten av terapiutvärdering. Vid svår KOL har man vanligen inte stor nytta av lungfunktionsmätning. Effekten uppskattas bäst genom riktade frågor rörande specifika symtom och validerade symtomskalor och bedömning av exacerbationer och inläggning på sjukhus.
Våra rekommendationer baseras på Läkemedelsverkets nya rekommendationer från 2023 samt de nationella riktlinjerna för astma och KOL från Socialstyrelsen från 2020 (1) i kombination med GOLD-dokumentet från 2022 (3). Man betonar framför allt den icke- farmakologiska behandlingen, symtombedömningen vid KOL samt det interprofessionella omhändertagandet.
Behandlingsmål
Det är viktigt att definiera målen för läkemedelsbehandling vid KOL, vilka kan grupperas i symtomreduktion och riskreduktion.
Symtomreduktion
- Minska dyspné, hosta och andra kliniska symtom
- Förbättra lungfunktion
- Öka ansträngningstolerans
- Öka hälsorelaterad livskvalitet
Riskreduktion
- Minska sjukdomsprogress
- Förebygga och behandla exacerbationer
- Minska mortalitet
Läkemedelsbehandling
Behandling för vuxna
Alla patienter med KOL-diagnos:
- Rökstopp, vaccination, bedömning av vikt, näringsintag och fysisk aktivitet/träning.
- Bedöm och behandla samsjuklighet och kardiovaskulära riskfaktorer.
Läkemedelsbehandlingen styrs utifrån symtom och exacerbationer. De patienter som inte har några exacerbationer handläggs baserat på symtom, det vill säga lindriga/sporadiska eller betydande symtom. Patienter som under det senaste året haft två eller fler exacerbationer som behandlats i öppenvård alternativt minst en sjukhusvårdad exacerbation anses tillhöra gruppen med ökad risk för nya exacerbationer. Exacerbationer med sjukhusvård är mycket starkt korrelerat till dålig långtidsöverlevnad.
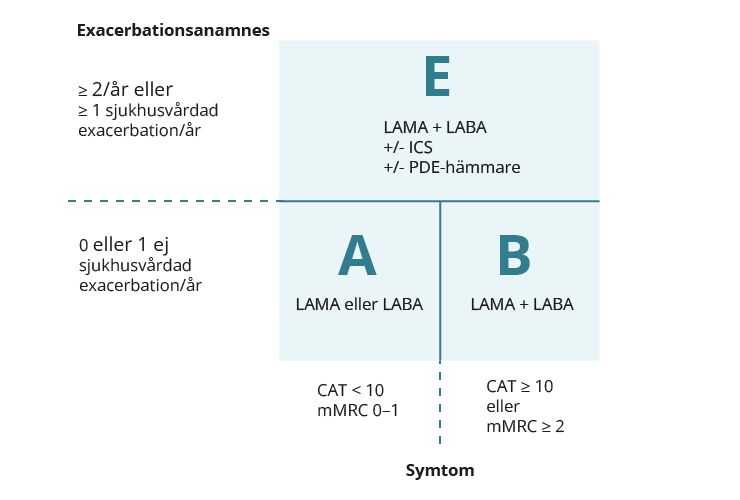
Grunden vid behandling av KOL är olika kombinationer av kort och långverkande bronkvidgare.
 Klicka på bilden för att förstora eller förminska den
Klicka på bilden för att förstora eller förminska den
 Klicka på bilden för att förstora eller förminska den
Klicka på bilden för att förstora eller förminska den
Vid upprepade exacerbationer (≥2/år), FEV1 < 50 % av förväntat normalvärde samt ökad slemproduktion (kronisk bronkit) trots behandling enligt ovan:
- Tillägg med roflumilast (Daxas).
Vetenskaplig dokumentation vid behandling av KOL
Kortverkande bronkvidgare
Många KOL-patienter har inslag av reversibel luftvägsobstruktion som svarar på behandling med bronkvidgare. Vissa patienter upplever subjektiv effekt utan någon ökning av FEV1, sannolikt på grund av sänkt medelandningsläge. KOL-patienter bör ha tillgång till bronkvidgare för akut bruk.
Tidigare har man använt SABA, kortverkande bronkvidgare (salbutamol eller terbutalin), men Läkemedelsverket rekommenderar nu FABA, det vill säga SABA eller formoterol (LABA som även har en snabb effekt).
Långverkande bronkvidgare
Långverkande bronkvidgande läkemedel, det vill säga långverkande beta-2-agonister (LABA) eller långverkande antikolinergika (LAMA), är förstahandsval vid underhållsbehandling av KOL. De sätts in vid kontinuerliga symtom och/eller tilltagande exacerbationer. Kombinationsbehandling ska i första hand ges med syftet att lindra symtom där behandling med enskild substans inte haft fullgod effekt.
Läkemedelsverket ger ingen vägledning för val av LAMA. Effekt och säkerhetsprofil bedöms som likvärdiga mellan olika LAMA och när samma läkemedel ges i olika typer av inhalatorer. Det viktiga är att man hittar en lösning som passar patienten.
Inhalationssteroider
Först vid betydande symtom och exacerbationer, det vill säga GOLD E, bör ICS sättas in, dock inte som monoterapi. Vid exacerbationsbenägenhet bör kombination av ICS och LABA användas. Vid uttalade symtom kombineras ICS med LABA och LAMA. Aktiv uppföljning och terapiutvärdering bör ske efter 3–6 månaders behandling.
Blodeosinofili har föreslagits som vägledande för att insätta ICS där blodeosinofil < 0,1 x109 talar emot och > 0,3 x 109 talar för.
Peroral behandling
Roflumilast är indicerat för underhållsbehandling av svår KOL (FEV1 < 50 % av förväntat värde efter bronkdilatation) associerad med kronisk bronkit hos vuxna patienter med upprepade exacerbationer i sjukdomshistorien, som tillägg till bronkdilaterande behandling.
Symtomatisk behandling av dyspné
Dyspné är en subjektiv upplevelse av andnöd, som inte korrelerar till syrebrist, orsakar mycket lidande vid KOL och är prognostiskt ogynnsam.
Vid svår dyspné kan lågdos opioider prövas till exempel långverkande morfin 5–10 mg med långsam upptrappning med dagar eller veckors intervall mellan dosökning. Patienter som startar med behandling med opioider ska samtidigt ges medel mot förstoppning och behandlas mot illamående vid behov.
Oxygen har dåligt vetenskapligt stöd mot symtomet dyspné och ska prövas först om saturationen är lägre än 90 % och behandlingen ska avslutas om patienten inte upplever någon subjektiv lindring. Bensodiazepiner har ingen visad effekt mot dyspné.
Behandling vid samsjuklighet
- Samsjuklighet är mycket vanligt, inte minst hjärtkärlsjukdom som ofta har samma grundorsak, det vill säga tobaksrökning.
- Ångest och depression förekommer ofta.
- Risken för kognitiv svikt tilltar med åldern och inte minst social isolering är vanligt på grund av att patienten inte orkar gå utanför hemmet.
- Osteoporos är vanligt hos rökande kvinnor och tidigare frakturer samt hereditet bör värderas, liksom ställningstagande till behandling med kalk, D-vitamin och bisfosfonater.
Läkemedelsgrupper
Inhalationsläkemedel
Läkemedelsbehandling av obstruktiv lungsjukdom baseras på inhalationsterapi.
SABA/FABA
Vid behov av extra luftvägsvidgare vid ansträngning kan FABA, det vill säga en beta-2-receptoragonist med snabbt insättande effekt, användas. FABA kan antingen ha lång (formoterol) eller kort (salbutamol och terbutalin) verkan. Hos patienter som inte behöver underhållsbehandling rekommenderas i första hand formoterol som vid behovsbehandling, för mer ihållande effekt. Rekommenderade läkemedel är Airomir Autohaler, Buventol Easyhaler, Ventilastin Novolizer, Airomir inhalationsspray och Formatris Novolizer.
Underhållsbehandling med nebuliseringsterapi ska initieras av lungspecialist efter utvärdering av behandlingseffekt och ska inte sättas in enbart på grund av svårigheter med inhalationsteknik. Kontrollera inhalationstekniken och om patienten har svårt med pulver, prova med spray med spacer. Det är av yttersta vikt att man mycket noggrant värderar indikationen för nebuliseringsterapi speciellt till äldre patienter.
SAMA
Den enda tillgängliga substansen är ipratropiumbromid som inhalationsspray Atrovent. Preparatet har en mer långsamt insättande effekt än beta-2-agonister och har få biverkningar. Observera att Atrovent som spray saknar tilläggseffekt till LAMA och vid samtidig medicinering ökar risken för biverkningar.
LAMA
På Skånelistan rekommenderas:
- LAMA med 12 timmars duration (Eklira Genuair). Inhalatorn är en multidosinhalator med återkopplingsfunktion.
- LAMA med 24 timmars duration (Spiriva Respimat). Inhalatorn ger ett finfördelat moln utan krav på specifikt inhalationsflöde.
Praktiskt tips: Spiriva Respimat laddas numera med refiller. Har patienten kontinuerliga behov – skriv ut itererat recept på trepack som innehåller en inhalator och 3 refiller.
LABA
På Skånelistan rekommenderas:
- LABA med 12 timmars duration (Formatris Novolizer)
- LABA 24 med timmars duration (Striverdi Respimat).
Praktiskt tips Novolizer: För bästa ekonomi förskrivs en inhalator per år och där till kassetter för itererade uttag så att det räcker för ett år.
Kombination av LABA och LAMA
Två kombinationsinhalatorer är rekommenderade; Duaklir Genuair och Spiolto Respimat. Om patienten är i behov av samtidig medicinering med både LABA och LAMA är en kombinationsinhalator billigare än att ta vardera substans i olika inhalatorer.
Praktiskt tips: Duaklir Genuir är den enda kombinationen som ger återkoppling på att inandningen är tillräckligt kraftig för att inhalera dosen. Spiolto Respimat laddas med refiller. Har patienten kontinuerliga behov – skriv ut ett itererat recept på trepack som innehåller en inhalator och tre refiller.
ICS
Budesonid i form av Giona Easyhaler och Novopulmon Novolizer rekommenderas på Skånelistan.
ICS saknar vetenskapligt påvisad effekt och har inte indikation för behandling av KOL-patienter med FEV1 > 50 % av förväntat oavsett symtom (studier var tidigare ofta upplagda med uppdelning av patienter med FEV1 lägre eller högre än 50 % av förväntat). Vid exacerbationsbenägenhet bör kombination av ICS och LABA användas, dock inte nödvändigtvis som kombinationspreparat.
Munsvamp är en vanlig biverkan och man bör rekommendera patienterna att skölja munnen efter avslutad inhalation.
Kombinationspreparat (ICS + LABA)
Baserat på användarvänlighet och pris rekommenderas Bufomix Easyhaler som innehåller budesonid + formoterol.
Kombinationsinhalatorer med ICS utgör inte basbehandling vid KOL och saknar indikation vid GOLD stadium A och B. Dessa ska användas först till patienter med uttalade symtom och exacerbationer och utebliven symtomkontroll trots behandling med bronkvidgare.
Vi rekommenderar ett aktivt byte från Symbicort Turbuhaler till Bufomix Easyhaler baserat på inhalatorns användarvänlighet och den lägre kostnaden. Vi rekommenderar dock att detta byte sker efter information och genomgång av inhalationsteknik.
Inhalationssteroider medför en ökad risk för pneumonier men det finns ingen säker skillnad med de olika substanserna. Fördelarna överväger riskerna och man ska inte avsluta behandlingen med ICS på grund av den ökade risken. Man bör dock vara observant på symtom som tyder på pneumoni men det kan vara svårt att skilja från en ”vanlig” infektionsförsämring (exacerbation).
Trippelkombination (LABA + LAMA + ICS)
Vi har valt att ta med pulverinhalatorn Trelegy Ellipta på Skånelistan från och med 2020. Pulverinhalatorn Trelegy Ellipta innehåller flutikason, vilanterol och umeklinidium och ska inhaleras en gång per dygn.
Vid svårigheter med compliance kan en inhalator som tas endast en gång per dygn ha fördelar. Kostnaderna kommer att vara lägre än att använda två till tre olika inhalatorer. Om patienten redan använder och har god effekt av LABA, LAMA och ICS kan det vara av värde att prova en enda inhalator.
Perorala läkemedel
Roflumilast
Roflumilast (Daxas) är en fosfodiesterashämmare i tablettform som intas en gång dagligen och förebygger exacerbationer hos patienter med kronisk produktiv hosta och frekventa exacerbationer.
I publicerade studier medför tillägg av roflumilast till patienter som behandlades med ICS och LABA färre exacerbationer samt minskad sjukhusvård. Roflumilast har liten effekt på lungfunktion men har föga påverkan på symtom. Diarré är en vanlig biverkan.
Medicintekniska produkter
Syrgasbehandling med oxygen
Saturation bör mätas regelbundet hos patienter med svår KOL och blodgaser bör tas på vida indikationer. Långtidsbehandling med oxygen förbättrar överlevnaden hos patienter med etablerad respiratorisk insufficiens men behandlingen har ingen effekt på dyspné. Remittera patienten till lungmedicinsk bedömning och ställningstagande till syrgas i hemmet.
Särskilda överväganden
Att beakta vid behandling
Läkemedel som inte rekommenderas som underhållsbehandling vid KOL:
Ipratropium och SABA
Dessa ska inte ges som underhållsbehandling utan endast vid behov för symtomlindring (se ovan).
Teofylliner
Preparatgruppen rekommenderas inte för underhållsbehandling vid KOL oavsett stadium på grund av avsaknad av modern dokumentation. Preparatet har smal terapeutisk bredd, läkemedelsinteraktioner och är biverkningsbelastat.
Acetylcystein
Någon slemlösande effekt finns inte påvisad vid oral behandling. Arbetsgruppen rekommenderar inte detta läkemedel vid någon form av KOL (eller kronisk bronkit).
Orala steroider
Det finns inga kontrollerade studier av långtidsbehandling med perorala steroider. De ska användas vid exacerbationer i korta kurer (5-7 dagar). Underhållsbehandling med orala steroider är aktuellt för ytterst få patienter och ska förskrivas via lungspecialist.
Makrolider
Behandling ska ges i undantagsfall till noggrant utvalda patienter och skötas via lungspecialist.
Icke-farmakologisk behandling
Interprofessionell samverkan är nödvändig för att ge god vård till KOL-patienter. Utöver läkare och sjuksköterska ska fysioterapeut, arbetsterapeut, dietist och kurator/psykolog ingå i teamet. Patientutbildning, både individuell och i grupp (KOL-skola) är en viktig del av omhändertagandet.
Årlig vaccination mot influensa är grundläggande. Vaccination mot pneumokocker rekommenderas i enlighet med Socialstyrelsens nationella riktlinjer av äldre och riskgrupper och Pneumovax erbjuds i Skåne kostnadsfritt för personer äldre än 65 år och för vissa patienter med ökad risk, till exempel vid KOL. Praktisk tillämpning för Skåne finns i vårdriktlinjerna (4).
Levnadsvanor
Undervikt och viktnedgång är ett stort problem vid KOL och medför en ökad risk för död, speciellt vid BMI < 22. KOL-patienter ska regelbundet vägas. Orsaken till viktnedgång ska bedömas då den inte enbart beror på ökad energiförbrukning. Andra orsaker kan vara dåligt tandstatus, aptitlöshet på grund av depression eller social isolering, samt magtarmproblem med illamående eller malignitet.
Fysioterapi
Utöver rökstopp är fysisk träning en av hörnstenarna i behandlingen och bör rekommenderas till alla patienter med KOL. Det kan ske som enskild eller fysioterapeutstyrd konditions och styrketräning, gärna i direkt anslutning till en KOL-exacerbation. För utvärdering av patienten både vid diagnos och efter träning är 6-min gångtest ett utmärkt instrument. Undersökningen kan göras i korridor (helst 30 meter) och patienten få gå i maximalt tempo under 6 min där man mäter gångsträcka, andfåddhet, andningsfrekvens, hjärtfrekvens och syresättning.
I Socialstyrelsens rekommendationer ges mycket hög prioritet till ledarstyrd träning i anslutning till akuta exacerbationer. Den fysiska kapaciteten kan med fördel mätas med sex minuters gångtest.
ADL (aktiviteter i det dagliga livet) bör vägas in för att kunna bedöma hjälp och hjälpmedelsbehov samt ge information om energibesparande arbetssätt.
Om tillståndet
Allmänt
Kroniskt obstruktiv lungsjukdom, KOL, är en vanlig luftvägs- och lungvävnadssjukdom med kronisk obstruktivitet på grund av förändringar i små luftvägar (bronkiolit) och/eller emfysem i varierande grad, som förekommer hos mellan 400 000 - 700 000 svenskar. Det finns en kraftig underdiagnostik och lungfunktionen är vanligen halverad då diagnosen sätts. Sjukdomen kännetecknas av andnöd, hosta (med eller utan slem) och återkommande försämringsepisoder (exacerbationer) och orsakas i västvärlden främst av rökning. Även om tobakskonsumtionen skulle minska kraftigt så kommer KOL-sjukdomen att finnas kvar.
Enstaka individer, särskilt rökande astmapatienter, kan ha en kombination av astma och KOL, ett tillstånd som tidigare kallades astma-KOL-överlappning (Asthma-COPD overlap). Begreppet används inte längre och GOLD (Global Initiative for Obstructive Lung Disease (3)) betonar att det är olika sjukdomar men med vissa gemensamma kliniska symtom och fynd, till exempel reversibilitet.
Spirometri krävs för att ställa diagnosen KOL. FEV-kvoten (FEV1/FVC (Forcerad Vital Kapacitet)) efter bronkvidgning ska vara mindre än 0,7, men patienten ska samtidigt ha symtom på sjukdomen för att man ska sätta diagnosen KOL.
Kvoten FEV1/FVC är dock åldersberoende på så sätt att underdiagnostik kan ske hos yngre och överdiagnostik hos äldre. Därför har man i vissa länder ersatt den fasta kvoten FEV1/FVC < 0,70 med ett lägsta normalvärde relaterat till ålder, kön och längd (Lower Limits of Normal = LLN). Det diskuteras vilken praxis som bör tillämpas i Sverige men är även oklart hur det skulle påverka läkemedelsrekommendationerna.
En låg FEV-kvot utan symtom medför inte diagnosen KOL, speciellt inte hos äldre patienter. I GOLD (Global initiative for chronic Obstructive Lung Disease) påtalas vikten av upprepade spirometrier vid FEV-kvoter mellan 0,6-0,8 för att säkerställa KOL-diagnosen.
Användning av FVC vid beräkning av kvoten FEV1/FVC följer internationell praxis som endast rekommenderar mätning av FVC. I den senaste rekommendationen från Läkemedelsverket har man dock (åter) öppnat upp för användning av SVC, dvs långsam mätning av vitalkapacitet. Man skriver "en del personer med KOL, framför allt de med betydande grad av emfysem, kan uppvisa dynamisk kompression, vilket medför en lägre FVC än långsam vitalkapacitet (SVC). I dessa fall blir kvoten FEV1/SVC lägre och mer rättvisande än kvoten FEV1/FVC.
KOL ska alltid misstänkas hos patienter med andnöd, kronisk hosta eller slemhosta och som är eller har varit rökare. Man kan använda mikrospirometer FEV1/FVC, som är ett screeninginstrument för att identifiera patienter med KOL i ett tidigt skede samt för att kunna utesluta patienter som inte behöver genomföra en spirometriundersökning.
- Kroniskt obstruktiv lungsjukdom – AKO Skåne-riktlinje för primärvården
- KOL-exacerbation – AKO Skåne-riktlinje för primärvården
Referenser
- Nationella riktlinjer för vård vid astma och KOL (pdf)
- Läkemedelsverket - Läkemedel vid kroniskt obstruktiv lungsjukdom (KOL) – behandlingsrekommendation (lakemedelsverket.se)
- Global strategy for prevention, diagnosis and management of Copd: 2022 Report (goldcopd.org)
- Övriga vaccinationer
Symtomskattningsformulär
- KOL-testet (COPD Assessment Test™, CAT) (catestonline.org)
- MRC Dyspnoea scale / MRC Breathlessness scale (ukri.org)
- Kliniskt frågeformulär om kroniskt obstruktiv lungsjukdom (CCQ) Svensk version (pdf)
Om innehållet
Publicerat: 2026-01-02
Faktaägare: Läkemedelsrådet i Region Skåne

