Hypermobilitetsspektrumstörning
-
ICD-10-SE
M35.7 Hypermobilitetsspektrumstörning
Vårdnivå och samverkan
Primärvård
- Primär bedömning och behandling av patienter med hypermobilitet och smärta.
Specialiserad vård
- Smärtrehabmottagning (SUS Lund, Hässleholm eller Ängelholm) då smärtan har stora konsekvenser för patienten (till stor del styr patientens livsföring).
- Ortopedklinik vid recidiverande axelleds-/patellaluxation.
Bakgrund
Hypermobilitetsspektrumstörning (HSD) utgör ett mycket brett spektrum av tillstånd. Exempel är:
- Överrörlighet med smärta i en enda led.
- Generell hypermobilitet med kronisk smärta och eventuell annan samsjuklighet.
- Kronisk smärta med enbart historisk hypermobilitet, alltså överrörlighet som barn men inte i vuxen ålder.
Denna rekommendation berör generell hypermobilitet med funktionsnedsättning (G-HSD) hos vuxna. Dessa patienter har ofta en lång sjukhistoria och har ibland fått inadekvat hjälp i sjukvården, särskilt vid samsjuklighet.
Patient med smärttillstånd över 3 månader utan klar förbättring bör få testat sin ledrörlighet. Patient med svåra besvär bör handläggas av multiprofessionella team med särskild kunskap och erfarenhet.
Epidemiologi
Prevalensen för HSD är ca 20 per 100 000 individer. Hypermobilitet i en eller flera leder ses dock hos 10–30 % av befolkningen. Den behöver inte ge smärta eller andra besvär. Hypermobilitet är vanligare hos barn och yngre samt hos kvinnor.
Etiologi
Hypermobilitet förekommer som en ärftlig avvikelse i bindväven och drabbar då ofta flera leder i kroppen. Hypermobilitet kan också uppstå i en eller ett fåtal leder till följd av träning (exempelvis gymnastik, yoga eller dans), inflammatorisk ledsjukdom eller kirurgi.
Förklaringsmodell
Samband mellan hypermobilitet och symtom från rörelseapparaten:
- Det muskulära överarbete som krävs för att hålla leder på plats tros bidra till muskulär trötthet och värk.
- Ledbelastning i ytterlägen ger risk för belastningsskador och degenerativa förändringar.
- Kompensatorisk felbelastning kan förvärra nociceptiv smärta och ge upphov till komplexa smärttillstånd som nociplastisk smärta.
- Avvikelse i bindvävens strukturella uppbyggnad tros vara orsaken till symtombilden.
Samsjuklighet
Samsjuklighet är vanligt men krävs ej för diagnos. Exempelvis ses:
- Ökad uttröttbarhet.
- Posturalortostatisk takykardisyndrom (POTS) med yrsel och svimningskänsla.
- Magtarmrubbningar, exempelvis IBS.
- Gynekologiska besvär, exempelvis menstruationsrubbningar,
- Blåsrubbningar, exempelvis inkontinens.
- Huvudvärk.
- Ospecifik överkänslighet mot födoämnen (orsakad av mastcellsaktivering).
- Psykiska problem som ångest, depression, sömnsvårigheter.
- Ökad förekomst av neuropsykiatriska tillstånd.
Utredning
Symtom
- Smärtor i senfästen, leder och muskler.
- Sub-/luxationer, återkommande spontana eller volontära, som patienten själv kan reponera, till exempel axelled eller patella.
- Överrörlighet, upphakningar, luxationer och värk i käkled och käkmuskler (temporomandibulär dysfunktion).
Möjligen förekommer också (precis som vid hEDS) ökad blödningsrisk vid tandextraktion, lättblödande gingiva, spontanfrakturer i tänder och benägenhet att få blåmärken.
Anamnes
- Hereditet för överrörlighet i kombination med ledbesvär, känd HSD eller EDS.
- Led- och muskelsmärtor under barndomen.
- Förekomst av samsjuklighet.
Status
- Ledstatus inklusive Beightonskalan
- Hud – töjbarhet, avvikande ärrbildning
- Neurologi – proprioception
- Blodtryck, liggande och stående (ortostatism)
- Riktat status och smärtanalys vid behov
Handläggning vid utredning
När bör man misstänka HSD eller hEDS:
- Långvarigt smärttillstånd (>3 månader) med spridda muskel- och ledsmärtor.
- Patienter med många olika diffusa sjukdomstillstånd inklusive smärtor.
Använd Beightonskalan och frågeformuläret 5-PQ som stöd för bedömning. Överväg prover för att utesluta andra orsaker som exempelvis autoimmun och reumatologisk sjukdom, anemi och hypotyreos.
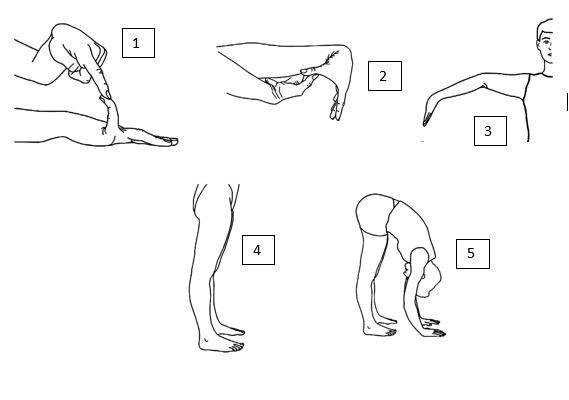
Beightonskalan
Ledrörligheten minskar naturligt med åldern, varför poänggränserna för positiv Beighton är åldersberoende. Tidigare skador kan försvåra bedömning enligt Beightonskalan och då kan frågeformuläret 5-PQ användas som komplement.
Överrörlighet på en sida ger 1 poäng, bilateralt 2 poäng. Maxpoäng är 9. Undersök:
- Översträckning av lillfinger (bakåtböjning) minst 90 grader med handflatan liggande på bordet.
- Palmarflexionav handled och böjning av tumme till volarsidan av underarmen.
- Översträckning av armbåge minst 10 grader.
- Översträckning av knä minst 10 grader.
- Framåtböjning av ryggen med raka knän och handflatorna i golvet.
Frågeformulär 5-PQ
5-part questionnaire (5-PQ) är ett frågeformulär med 5 frågor om överrörlighet tidigare i livet:
- Kan du nu, eller har kunnat, böja dig med raka knän och ha handflatorna mot golvet?
- Kan du nu, eller har du kunnat, böja din tumme ända till underarmen?
- Som barn, kunde du då roa dina kamrater med att böja din kropp i konstiga positioner eller kunde du gå ner i spagat (utan att ha tränat på det)?
- Som barn eller tonåring, hände det mer än 1 gång att knäskål eller axelled hamnade ur led?
- Anser du dig själv vara överrörlig?
Laboratorieprover
- Hb, vita, trombocyter, glukos, kalium, calciumjon, kreatinin, TSH, CRP och/eller SR.
- Överväg ANA, kobalamin, folat, borreliaserologi, vitamin D (25-OH), transglutaminasantikroppar, PEth.
Diagnoskriterier
G-HSD är en uteslutningsdiagnos som kan ställas om följande tre kriterier uppfylls:
- Generell hypermobilitet, vilket hos vuxna motsvarar minst 5 poäng på Beightonskalan alternativt minst 4 poäng på Beightonskalan och minst 2 ja-svar på frågeformuläret 5-PQ.
- Muskuloskeletala manifestationer i hypermobil led med minst ett av följande – ledtrauma, långvarig smärta, nedsatt proprioception, andra muskuloskeletala besvär (exempelvis uttalad plattfothet).
- Symtomen förklaras inte av annan sjukdom.
Differentialdiagnoser
Ehlers-Danlos syndrom av hypermobilitetstyp (hEDS)
hEDS är en viktig differentialdiagnos. HSD och hEDS kan förekomma hos olika individer inom samma familj.
Likheter:
- Ofta likartad klinisk bild.
- Graden av funktionsnedsättning kan vara lika stor.
- Behandlingen riktas mot funktionsnedsättningen.
Olikheter:
- För diagnosen hEDS krävs en rad mycket specifika kriterier som inkluderar systemiska manifestationer.
- För diagnosen HSD krävs en funktionsnedsättning, vilket inte är nödvändigt för hEDS.
Andra differentialdiagnoser
- Annan form av Ehlers-Danlossyndrom eller annan ärftlig bindvävssjukdom, exempelvis Marfans syndrom
- Kronisk smärta av annan genes (fibromyalgi) – kan även förekomma samtidigt, en del patienter kan ha missad hypermobilitet
- Osteoporos, kotkompressioner– kan även förekomma samtidigt och vara sekundära till långvarig inaktivitet
- Reumatisk sjukdom, andra autoimmuna sjukdomar
Behandling
Handläggning vid behandling
- Pedagogiska insatser, inklusive diagnos med förklaringsmodell, är en förutsättning för adekvat behandling.
- Värdera, utifrån symtombild, om multiprofessionella insatser behövs.
- Behandla nociplastisk smärta och eventuell samsjuklighet sedvanligt.
Bedömning bör göras ur ett helhetsperspektiv och berör led- och muskelfunktion, smärta, autonom dysfunktion, balans, koordination, proprioception, hållnings- och rörelsemönster samt rörelsebeteende.
Fysioterapi
Specifika interventioner saknar brett vetenskapligt stöd, men klinisk erfarenhet talar för några fokusområden inom fysioterapin. Denna är specifik för hypermobilitet med funktionsnedsättning.
Kroppsmedvetenhet
Ge patientinformation om ledernas anatomi och biomekanik vid rörelser och belastning för att minska risk för felbelastning, ledpåverkan och uttröttbarhet. I all träning, ta hänsyn till ledbelastning genom lämpliga utgångsställningar.
Träna kroppsmedvetenhet för att optimera hållning (stående och sittande), undvika ytterlägesbelastning i leder och minska spänning i hyperaktiv muskulatur.
Stabiliseringsträning
Träna proprioception och neuromuskulär kontroll samt styrka och uthållighet för bättre dynamisk stabilisering kring lederna.
Kondition och avslappning
Låt patienten välja konditionstränande aktivitet utifrån intresse och förmåga. Avspänningsträning är viktigt för återhämtning och för att reducera muskelspänningar och minska smärta.
Hjälpmedel
TENS kan provas som smärtlindring vid behov.
Stabiliserande ortoser kan hjälpa för att minska smärta, uppnå ökad funktionsförmåga samt optimal aktivitet och delaktighet. Eventuella gånghjälpmedel ska vara så stabila och lätta som möjligt.
Arbetsterapi
Aktiviteter i dagliga livet (ADL)
Bedöm primär ADL-nivå och behov av hjälpmedel för att kunna sköta personlig hygien, äta och kommunicera. Bedöm sekundär ADL-nivå och behov av hjälpmedel för boende, arbete, utbildning och fritid.
Ge råd om ergonomi. Rekommendera praktiska redskap och hjälpmedel som underlättar utförandet av vardagliga aktiviteter.
Stabiliserande ortoser kan hjälpa för att minska smärta, uppnå ökad funktionsförmåga samt optimal aktivitet och delaktighet. Ge stöd för träning i aktivitet med ledskydd och rörelsekvalitet.
Vila och återhämtning
Se över vardagen för att hjälpa patienten att dosera sin energi och spara till viktiga aktiviteter. Ge råd om viloställningar och vid behov hjälpmedel som specialkudde, uppresningsstöd eller glidlakan.
Arbetsrelaterad funktionsförmåga
Ökad risk för arbetsrelaterade skador kan ses vid hög fysisk eller mental belastning. Strukturerad funktionsförmågebedömning via fysioterapeut och arbetsterapeut rekommenderas för att identifiera olämpliga arbeten eller arbetsuppgifter.
Fysiska riskfaktorer är exempelvis statiskt arbete i olämpliga positioner och hög belastning.
Mentala riskfaktorer är exempelvis hög psykosocial belastning med stor arbetsmängd, högt tempo, monotoni, oklara förväntningar, motstridiga krav eller lågt inflytande.
Arbetet bör organiseras med möjlighet till pauser för återhämtning.
Psykologisk och psykosocial behandling
Vid behov, remittera till psykolog eller kurator för samtalsbehandling eller annat specifikt stöd.
Utbildning och stöd
Ge patientinformation med individanpassad förklaring om hur hypermobilitet kan bidra till värk och ibland funktionsnedsättning.
Läkemedelsbehandling
Samma behandlingsprinciper gäller för behandling av de tillstånd som uppträder, exempelvis långvarig smärta.
Remissrutiner
Remissindikation
Remissindikation till specialiserad vård
- Vid diagnostisk svårighet eller ovanlig hypermobilitet – Smärtrehabiliteringsmottagning i Lund
- Vid behov av smärtrehabilitering – Smärtrehabiliterande enheter (Lund, Ängelholm eller Hässleholm)
- Recidiverande axelleds-/patellaluxation, skicka remiss till ortoped vid behov för bedömning av eventuell kirurgisk stabilisering
Komplikationer
Suturering bör göras tätare än vanligt och hudsuturer bör sitta kvar längre än vanligt före borttagande.
Komplikationer vid G-HSD:
- Hög skaderisk föreligger vid kontaktsporter.
- Ökad risk för långvarig nacksmärta efter olycka finns.
- Ofta ses sämre resultat vid ortopediska ingrepp.
Referenser
- Nationellt Vårdprogram Hypermobilitetsspektrumstörning (HSD) och Ehlers-Danlos syndrom av hypermobilitetstyp (hEDS) (PDF) [2023-05-01]
- Uptodate [2023-05-01]
Om innehållet
Publicerat: 2025-03-12
Giltigt till: 2029-03-31
Faktaägare: Allmänläkarkonsult Region Skåne

