Lipidrubbning
Skånelistan
Rekommenderade läkemedel
| Behandling/tillstånd | Substans | Preparat/generika |
|---|---|---|
| Kolesterolsynteshämmare | ||
| atorvastatin | atorvastatin | |
Bakgrundsmaterial
Terapiråd
Behandling av lipidrubbningar utgör en av hörnpelarna i att förhindra insjuknande/återinsjuknande i hjärt-kärlsjukdom. Indikation för behandling och behandlingsmål bör baseras på en strukturerad riskvärdering snarare än begrepp som primär- och sekundärprevention.
Riskvärdering
Mycket hög risk
- Beräknad 10-årsrisk för kardiovaskulär död enligt SCORE ≥ 10 %
- Etablerad hjärt-kärlsjukdom (Genomgången hjärtinfarkt eller revaskularisering, CVI, perifer arteriell sjukdom).
- Familjär hyperkolesterolemi med minst en specifik riskfaktor för hjärt-kärlsjukdom
Hög risk
- Beräknad 10-årsrisk för kardiovaskulär död enligt SCORE 5–9 %
- Totalkolesterol > 7,5 mmol/L eller LDL > 4,9 mmol/L
- Blodtryck ≥ 180/110 mm Hg (före eller under behandling) eller känd vänsterkammarhypertrofi.
- Rökare med > 20 paketår (antal paket à 20 cigaretter per dag x antal år)
- Familjär hyperkolesterolemi utan någon specifik riskfaktor för hjärt-kärlsjukdom
Måttlig risk
- Beräknad 10-årsrisk för kardiovaskulär död enligt SCORE 1–4 %
För riskvärdering av patienter med typ 2-diabetes eller kronisk njursjukdom utan etablerad kardiovaskulär sjukdom hänvisas till respektive kapitel:
Diabetes typ 2 - Skånelistan med bakgrundsmaterial - Vårdgivare Skåne
Kronisk njursjukdom - Skånelistan med bakgrundsmaterial - Vårdgivare Skåne
Behandlingsmål
Alla patienter med lipidrubbning skall erhålla livsstilsråd (fysisk aktivitet och kostråd) samt uppmanas till rökstopp oavsett om farmakologisk behandling initieras.
Det finns ett starkt vetenskapligt stöd för farmakologisk behandling hos alla patienter under 80 år med mycket hög och hög risk. Hos patienter över 80 år är den vetenskapliga dokumentationen begränsad och individuell bedömning utifrån biologisk ålder får styra behandlingen.
Vid måttlig risk kan läkemedelsbehandling övervägas.
- Mycket hög risk: LDL <1,4 mmol/L
- Hög risk: LDL <1,8 mmol/L
- Måttlig risk: LDL <2,6 mmol/L
Läkemedelsbehandling
Behandling för vuxna
- Arbetsgruppen rekommenderar i första hand statinbehandling med atorvastatin.
- Om inte målvärden för patienten uppnås med maximalt tolererad dos föreslås tillägg av ezetimib.
- Vid behov av ytterligare kolesterolsänkning rekommenderas byte till rosuvastatin med eller utan ezetimib.
- Om fortsatt otillräcklig effekt ställningstagande till tillägg av PCSK9-hämmare.
Läkemedelsgrupper
Perorala läkemedel
Statiner
Det finns utomordentligt gott vetenskapligt underlag för statinbehandling hos alla patienter med kranskärlssjukdom, stroke/TIA, perifer artärsjukdom. Statiner ger något ökad incidens av typ 2-diabetes och något högre HbA1c vilket dock överskuggas av de kardiovaskulära vinsterna.
Atorvastatin
Vid akuta koronara syndrom är atorvastatin 80 mg x 1, insatt vid insjuknandet, idag i Region Skåne rekommenderad standardbehandling. Vid nyinsättning av statin hos patienter med hög kardiovaskulär risk rekommenderas atorvastatin i dos 40–80 mg.
I en studie (PROVE-IT) gav 80 mg atorvastatin jämfört med 40 mg pravastatin, i båda fallen insatt inom 10 dagar efter kardiovaskulär händelse, minskad 2-års risk för återinsjuknande i hjärtinfarkt eller död (relativ risk 0,72, 95 % CI 0,52–0,99, p=0,046). Förbehandling med högdos atorvastatin före akut PCI, och även elektiv PCI, minskar risken för procedurrelaterad infarkt.
Rosuvastatin
Rosuvastatin 20 eller 40 mg ger kraftfull LDL-sänkning. Preparatet kan förskrivas till patienter som inte kan behandlas adekvat med atorvastatin 80 mg. Rosuvastatin i styrkan 10 mg behövs endast i undantagsfall, till exempel enstaka patienter med svårigheter att tolerera atorvastatin i vanlig dosering. Rosuvastatin är enligt FASS kontraindicerat vid kreatininclearance < 30 ml/min; dosen 40 mg/dag bör inte användas vid kreatininclearance < 60 mL/min.
Till skillnad från bland annat atorvastatin och simvastatin, utsöndras rosuvastatin i oförändrad form samt genomgår mycket liten metabolisering genom något av cytokromsystemen. Preparatet har (i doseringen 20 mg) i en primärpreventiv studie (JUPITER) visats reducera hjärtkärlinsjuknande under två års medianuppföljning. Säkerheten vid långtidsbehandling är inte lika väldokumenterad som för simvastatin och atorvastatin. Rosuvastatin saknar dokumentation i sekundärpreventiva studier.
Simvastatin
Simvastatin är mindre potent och har fler dosrelaterade biverkningar och nyinsättning bör därför undvikas. Stabila patienter kan kvarstå på behandling.
Pravastatin
Pravastatin är mindre potent än övriga statiner men kan ha mindre muskelbiverkningar och kan därför prövas i låg dos hos patienter med muskelbiverkningar på övriga statiner.
Ezetimib
Ezetimib ger som tillägg till statinbehandling ytterligare upp till 20 % LDL-sänkning.
I ENHANCE-studien sågs ingen gynnsam effekt på aterosklerosprogressen av ezetimib som tillägg till 80 mg simvastatin hos patienter med familjär hyperkolesterolemi (2 års uppföljning, n=720). I SEAS-studien gav kombinationen 10 mg ezetimib och 40 mg simvastatin ingen effekt på samlade kardiovaskulära händelser (primär endpoint) jämfört med placebo hos 1873 patienter med aortastenos.
Kombinationen ezetimib + simvastatin har, jämfört med placebo (utan simvastatin) i SHARP-studien visats förebygga större aterosklerotiska händelser (speciellt ischemisk stroke och kranskärlsingrepp) hos patienter med kronisk njursjukdom. I denna studie var patienter med genomgången hjärtinfarkt exkluderade.
IMPROVE-IT-studien randomiserade 18 144 högriskpatienter efter genomgången hjärtinfarkt till behandling med simvastatin 40–80 mg + placebo eller simvastatin 40–80 mg + ezetimib 10 mg dagligen. Medianuppföljningstiden var 6 år. LDL-kolesterol sänktes med 23 % med ezetimib jämfört med placebo och LDL-nivåerna var i genomsnitt 1,4 respektive 1,8 mmol/L under studien.
Primärt kombinerat effektmått var kardiovaskulär död, hjärtinfarkt, instabil angina, revaskularisering eller stroke och detta reducerades med 2 procentenheter från 34,7 % i simvastatingruppen till 32,7 % i simvastatin + ezetimibgruppen (HR 0,936; 95 % CI 0,89–0,99; p=0,016). Mortaliteten påverkades inte signifikant och reduktionen av effektmåtten var tydligast hos individer med diabetes. Tillägget av ezetimib tolererades väl, men 42 % av patienterna avbröt studiebehandlingen under uppföljningen. Studien bekräftar värdet av LDL-kolesterolsänkning hos högriskpatienter men effekten i studiepopulationen var således måttlig.
Ikosapentetyl (Vazkepa)
Vazkepa, ester av omega-3 fettsyran eikosapentaensyra, är läkemedel avsett för att minska risken för kardiovaskulära händelser hos vuxna statinbehandlade patienter med hög kardiovaskulär risk och förhöjda triglycerider ≥ 1,7 mmol/L. Preparatet har i den placebokontrollerade studien REDUCE-IT med cirka 8 000 patienter, visats minska den absolut risken för det primära effektmåttet (kardiovaskulär död, hjärtinfarkt, stroke, revaskularisering samt sjukhusvistelse på grund av instabil angina) med 4,8 procentenheter under cirka 5 år. Mekanismen bakom den minskade risken är inte känd. Läkemedlet har ett mycket högt pris och begränsad subvention. Behandling är i första hand aktuell för vissa patienter inom specialiserad vård.
Injektionsläkemedel
PCSK9-hämmare
- Evolokumab (Repatha)
- Alirokumab (Praluent)
Evolukumab och alirokumab har i kliniska prövningar (FOURIER och ODYSSEY OUTCOMES) i tillägg till högdos statin, visat sig ha en kraftfull LDL-sänkande effekt på cirka 50 % med mycket få biverkningar. LDL sänkningen följs av en cirka 1,5 % absolut reduktion av kombinerade kardiovaskulära händelser. Störst effekt har patienter med nyligen genomgången kardiovaskulär händelse (inom 2 år), höga utgångsvärden för LDL (>2,6 mmol/L) och utbredd kärlsjukdom inom flera organ.
Behandling med högsta tolerabla dos statin + ezetimib skall alltid testas innan behandling med PCSK9-hämmare övervägs. Priset för behandlingen är högt även efter sidoöverenskommelse. PCSK9-hämmare är klinikläkemedel, innebärande att förskrivning av PCSK9-hämmare på vårdcentral inte belastar vårdcentralens läkemedelsbudget.
Preparaten har begränsad subvention enligt TLVs beslut, senast uppdaterat september 2024.
- Patienter med diagnostiserad heterozygot familjär hyperkolesterolemi som trots maximal tolererbar behandling med statin och ezetimib har kvarstående LDL-kolesterol på 2,6 mmol/L eller högre.
- Patienter med diagnostiserad homozygot familjär hyperkolesterolemi (endast Repatha/evolokumab).
- Patienter med diagnostiserad aterosklerotisk hjärt- och kärlsjukdom som trots maximal tolererbar behandling med statin och ezetimib har kvarstående LDL-kolesterol på 1,8 mmol/L eller högre.
- Patienter med diagnostiserad diabetes mellitus och målorganskada (mikroalbuminuri, retinopati eller neuropati), eller minst tre viktiga riskfaktorer; eller tidig debut av typ 1 diabetes mellitus med lång duration, som trots maximal tolererbar behandling med statin och ezetimib har kvarstående LDL-kolesterol på 2,6 mmol/L eller högre.
Inklisiran (Leqvio)
Inklisiran (Leqvio) är en kort RNA-sekvens som genom att binda till och klyva PCSK9-mRNA hämmar syntesen av enzymet PCSK9 i levern. Detta resulterar i ett ökat antal LDL-receptorer och därigenom lägre nivåer av LDL i plasma. Preparatet ges som en subkutan injektion tre gånger första året och sedan två gånger/år.
Inklisiran sänker LDL-kolesterol med knappt 50 %, men saknar dokumentation för effekt på kliniska händelser. En stor sekundärpreventiv studie, VICTORION-2 PREVENT, pågår. Leqvio är ett rekvisitionsläkemedel som bör initieras och tills vidare följas upp av specialist inom kardiologi, endokrinologi eller internmedicin.
Särskilda överväganden
Att beakta vid behandling
Statinassocierad leverpåverkan
Statiner kan orsaka dosberoende, lätt till måttlig stegring av leverenzymerna, vilket dock sällan föranleder byte eller utsättande av medicinen. Risken för leversvikt är extremt liten men vid kraftig progressiv enzymstegring bör dosreduktion övervägas.
I en metaanalys av 49 studier med 80 mg atorvastatin, sågs persisterande 3-faldig ALAT-stegring över övre gränsvärdet hos 0,6 % (26/4798 personer). Fettlever som del i metabola syndromet (non-alcoholic fatty liverdisease, NAFLD) utgör ingen kontraindikation mot statinbehandling och hittillsvarande studier talar i stället för en gynnsam effekt.
Statinassocierad muskelvärk
Lättare muskelvärk är en inte helt ovanlig biverkan, framför allt hos fysiskt aktiva. Myosit och rhabdomyolys kan förekomma vid statinbehandling men är däremot mycket sällsynta (1-3 fall av rhabdomyolys per 100 000 patientår) vid monoterapi med normala doser.
Vid påtagliga och långdragna muskelbesvär som debuterat under statinbehandling bör CK kontrolleras. Biverkningsrapporter har under senare år uppmärksammat mera ovanliga kliniska situationer, där kombinationsbehandling med simvastatin och vissa läkemedel förefaller öka risken för myopati. Dosbegränsning för simvastatin kan därför vara påkallad vid samtidig användning av diltiazem, där högsta rekommenderade dos simvastatin är 10 mg, amiodaron och verapamil (20 mg) respektive gemfibrozil och ciklosporin (10 mg).
Samtidig behandling med erytromycin, klaritromycin, HIV proteasinhibitorer och ketokonazol är kontraindicerad. Det har även beskrivits en interaktion mellan ticagrelor (Brilique) och simvastatin som kan leda till ökade simvastatin koncentrationer i blodet. Interaktionens kliniska betydelse är ej klarlagd.
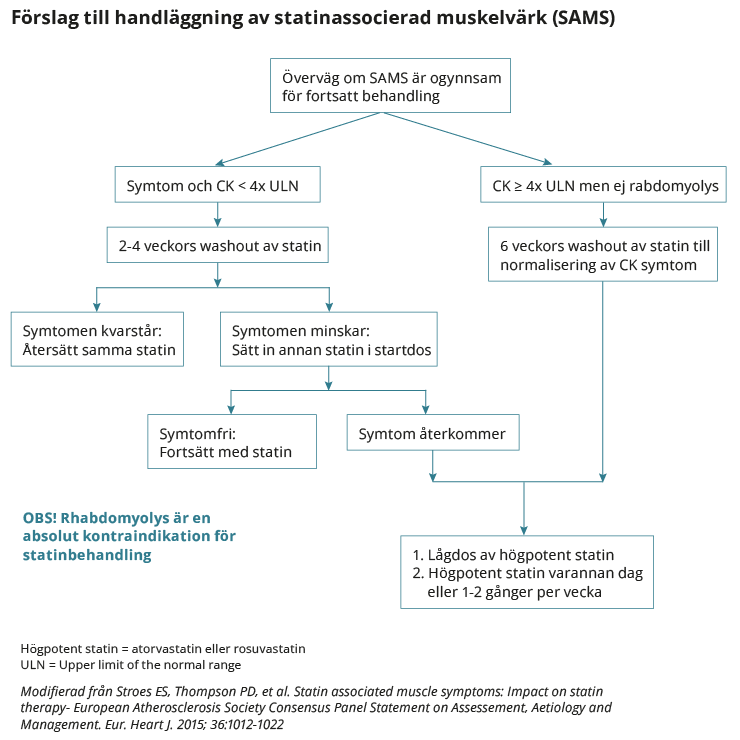 Klicka på bilden för att förstora eller förminska den
Klicka på bilden för att förstora eller förminska den
Utsättning av läkemedel
Att avsluta behandling
Indikationen för primär- och sekundärpreventiv behandling ska alltid ställas i relation till patientens biologiska ålder och annan sjuklighet (förväntad livslängd och/eller förväntade nackdelar med behandlingen). Behandlingen behöver därför utvärderas fortlöpande. Det är rimligt att trappa ner och avsluta behandling när den förväntade nyttan är marginell och/eller osäker. Det är viktigt att beslutet så långt det är möjligt fattas i samsyn med patienten och av läkare med god kännedom om patientens hela hälsotillstånd. Vid mer kostsamma behandlingar måste läkaren också ta hänsyn till vad de använda resurserna annars skulle kunna göra för nytta inom sjukvården.
Om tillståndet
Allmänt
Risken för hjärtkärlsjukdom, i synnerhet vid tidigare hjärtkärlhändelser, ökar med stigande värden av totalkolesterol och LDL-kolesterol. Lågt HDL-kolesterol och höga triglycerider ökar var och en risken för hjärtkärlsjukdom men det är osäkert hur oberoende de är av varandra eftersom de uppvisar en stark invers korrelation. I valet dem emellan framstår HDL som enklare: fastevärde krävs inte och ett enstaka prov är mer tillförlitligt på grund av betydligt lägre intraindividuell variation än för triglycerider. Dessutom stiger triglycerider vid såväl alkoholöverkonsumtion som kolhydratrik kost (även till synes nyttig sådan) vilket ibland kan vara vilseledande. HDL kan tills vidare ses som en renodlad riskmarkör snarare än en variabel som bör höjas.
Diabetes är förenat med en klart ökad risk att insjukna i hjärtinfarkt eller stroke och att avlida i en hjärtkärlsjukdom. Det svenska Nationella Diabetesregistret (NDR) har publicerat egna modeller för riskstratifiering vid såväl typ 1-som typ 2-diabetes.
Nationella Diabetesregistret (ndr.nu)
Den samlade risken är viktigare än absoluta blodfettnivåer. För personer utan känd hjärtkärlsjukdom eller diabetes kan en multifaktoriell riskvärdering göras, gärna med hjälp av SCORE2 för personer 40-69 år och SCORE2-OP för personer äldre än 70 år som ger en uppskattning av personens risk att drabbas utav kardiovaskulär död, icke-fatal hjärtinfarkt eller stroke inom 10 år.
| Risknivå och åtgärd | <50 år | 50-69 år | >70 år |
|---|---|---|---|
| Låg-måttlig kardiovaskulär risk: Riskfaktorbehandling ej indicerad |
<2,5 % | <5 % | <7,5 % |
| Hög kardiovaskulär risk: Riskfaktorbehandling bör övervägas |
2,5 – 7,5% | 5 – 10 % | 7,5 – 15 % |
| Mycket hög kardiovaskulär risk: Riskfaktorbehandling rekommenderas |
>7,5 % | >10% | >15% |
Modifierad tabell, 10-års risk enligt SCORE 2, Eur Heart Journal (2021) 42, 3227-3337.
Ställningstagande till farmakologisk lipidbehandling bör ske på individuell bedömning baserad på förekomst av andra riskfaktorer, komorbiditet och patientpreferens.
Hyperlipidemi – AKO Skåneriktlinje för primärvården
Referenser
Om innehållet
Publicerat: 2026-01-02
Faktaägare: Läkemedelsrådet i Region Skåne

