Hypertoni
Rekommenderade läkemedel
Skånelistan
| Behandling/tillstånd | Substans | Preparat/generika |
|---|---|---|
| ARB | ||
| losartan | losartan | |
| ARB + tiazid | losartan + hydroklortiazid | losartan/hydroklortiazid |
| ACE-hämmare | ||
| enalapril | enalapril | |
| ramipril | ramipril | |
| ACE-hämmare + tiazid | enalapril + hydroklortiazid | Enalapril comp |
| Tiazider | ||
| hydroklortiazid | hydroklortiazid | |
| Kalciumantagonister | ||
| amlodipin | amlodipin | |
| Tilläggsbehandling | ||
| Se Bakgrundsmaterial | ||
Bakgrundsmaterial
Terapiråd
- Livsstilsåtgärder är basen vid all blodtrycksbehandling.
- Inled behandlingen med två läkemedel direkt (undantag äldre/sköra och personer med systoliskt blodtryck <150 mm Hg vid diagnos).
- Om blodtrycksbehandlingen tolereras väl kan lägre blodtrycksmål än <140/90 mm Hg eftersträvas.
- Det finns inga hälsomässiga vinster med att sänka det systoliska blodtrycket <120 mm Hg.
- Ha tät uppföljning med patienten vid behandlingsstart och sträva mot att uppnå behandlingsmål inom 3 månader.
- Uppmuntra patienten till egenkontroller med hemblodtrycksmätning.
Behandlingsstrategi
Anamnes och undersökning syftar till att kartlägga patientens kardiovaskulära risk, som tillsammans med blodtrycksnivå vid diagnos får styra behandlingen.
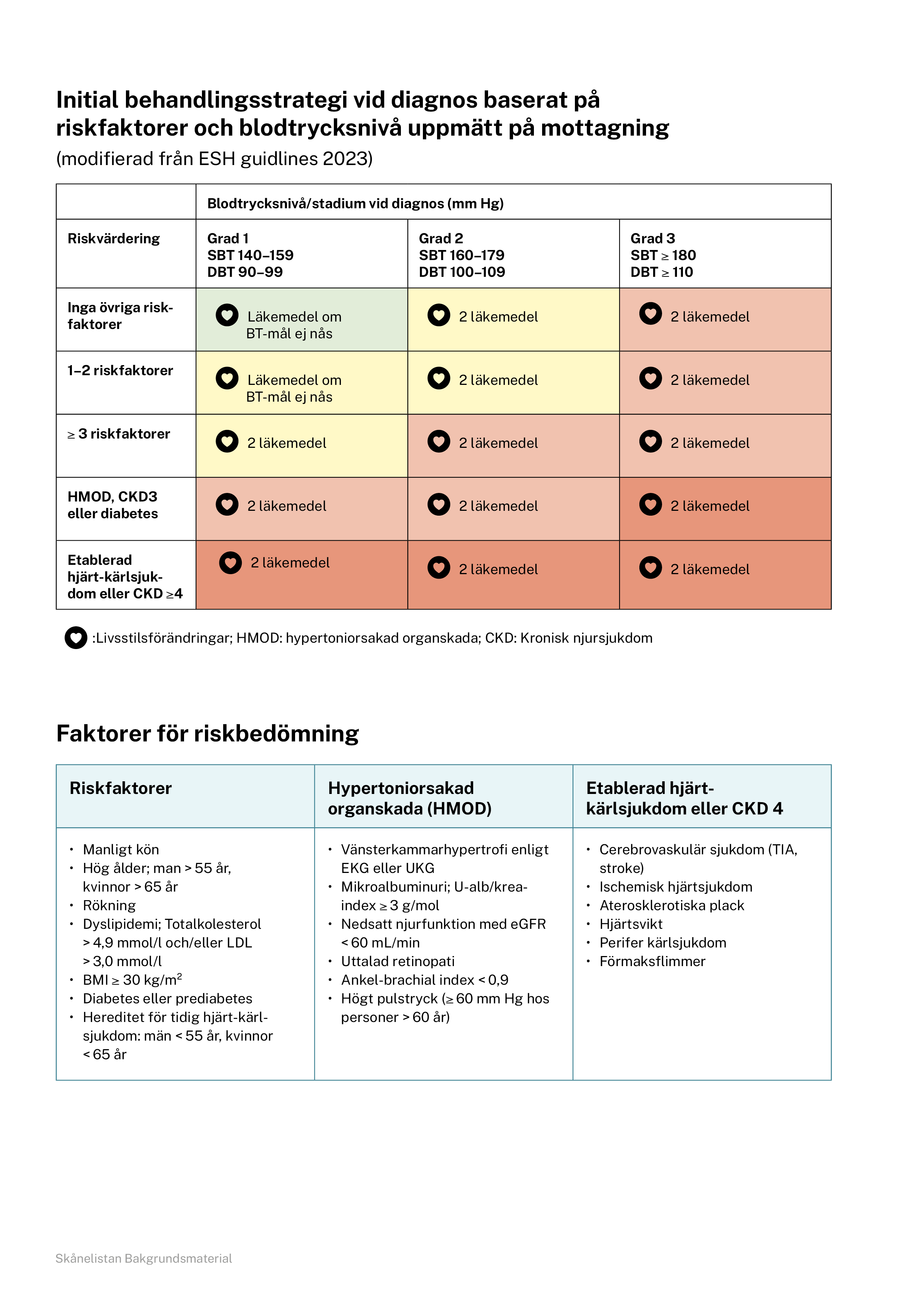
Initial behandlingsstrategi vid diagnos baserat på riskfaktorer och blodtrycksnivå (pdf)
Behandlingsmål
Målblodtryck vid medicinsk behandling (mm Hg)
- Huvudregel <140/90
- Äldre/multisjuka/ortostatism <150/90
Om medicineringen tolereras väl kan man sträva mot lägre målblodtryck
- <70 år eller hjärtkärlsjukdom <130/80 mm Hg
- ≥70 år 130–139/70-79 mm Hg
- ≥80 år, se avsnitt Blodtrycksbehandling hos äldre
Läkemedelsbehandling
Behandling för vuxna
Livsstilsbehandling är basen för all hypertonibehandling - se avsnitt Icke-farmakologisk behandling.
Genom att inleda behandlingen med två läkemedel nås målblodtrycket snabbare och sjuklighet och död minskas i högre grad. European Society of Hypertension (ESH) rekommenderar att man inleder behandlingen med kombinationspreparat som innehåller två läkemedel eftersom det ökar följsamheten och ger bättre behandlingsresultat. Undantaget är sköra äldre och patienter med systoliskt blodtryck <150 mm Hg vid behandlingsstart.
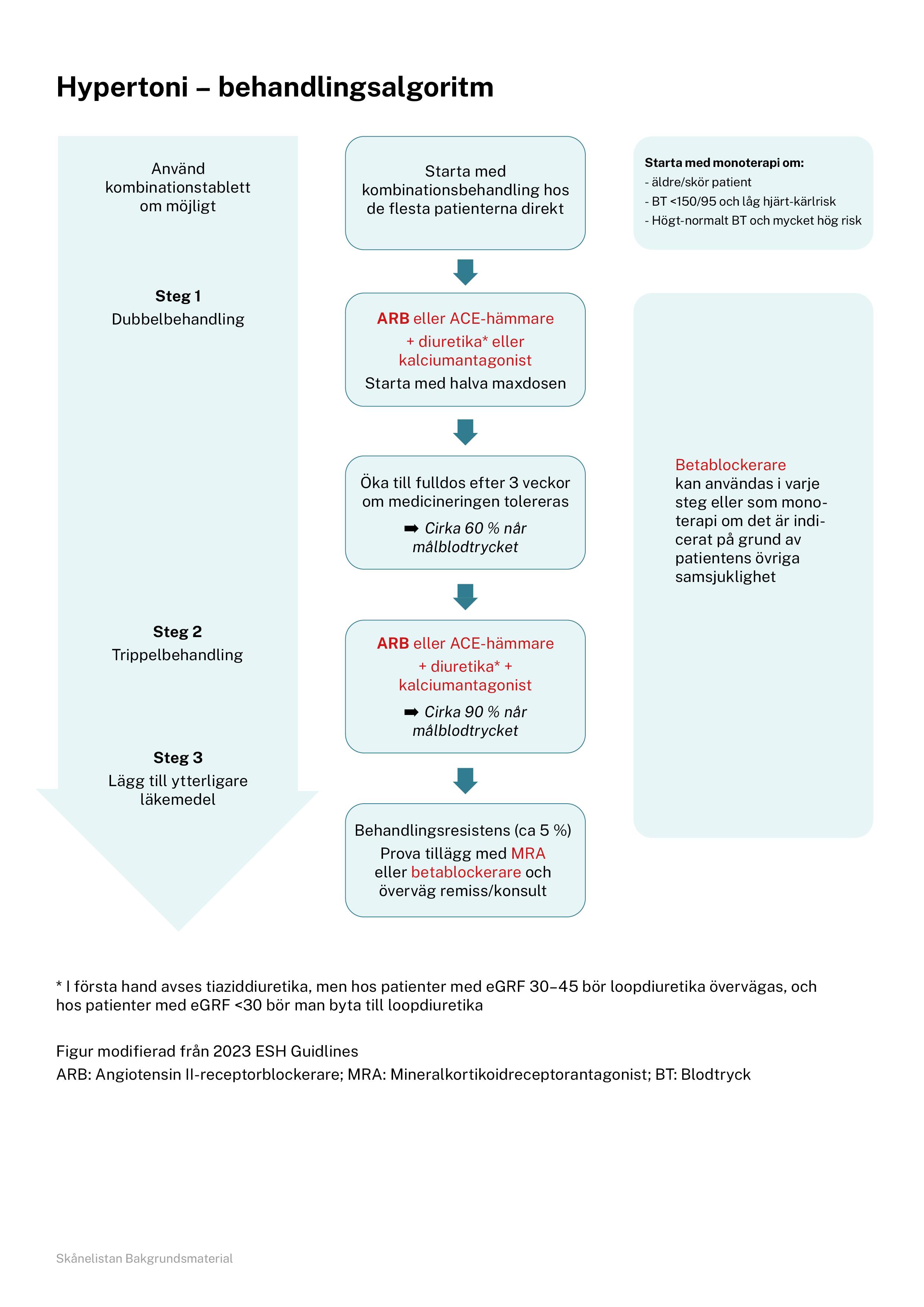
Hypertoni, behandlingsalgoritm (pdf)
Läkemedelsgrupper
Perorala läkemedel
ARB (Angiotensin Receptor Blockerare)
ARB har samma blodtryckssänkande effekt som övriga blodtrycksmedel. ARB och ACE-hämmare har en likartad inverkan på njurfunktion, elektrolyter och blodtryck. Säkerhetsprofilen för ARB jämfört med ACE-hämmare är bättre med minskad risk för biverkningar och allergisk reaktion. Kostnadsmässigt kan idag val av ARB till och med vara fördelaktigt.
ARB kan gärna användas i kombination med ett tiaziddiuretikum eller kalciumantagonist. Dokumentationen för vissa ARB-preparat kan profilera deras användning hos patienter med speciell hypertoniprofil.
- Losartan kan övervägas hos hypertoniker med vänsterkammarhypertrofi och hos hypertensiva populationer med diabetes och/eller njursjukdom. Losartan rekommenderas som förstahandsval.
- Valsartan kan övervägas hos hypertonipatienter med andra riskfaktorer och kardiovaskulära komplikationer.
- Kandesartan har gentemot placebo inte visat skyddande effekt mot hjärtinfarkt, stroke och totalmortalitet.
ACE (Angiotensin Converting Enzyme)-hämmare
En viktig del av evidensen för användning av ACE-hämmare kommer från HOPE-studien (ramipril), vilken utförts i en population med multipla kardiovaskulära riskfaktorer (47 % hade en välreglerad hypertoni). ACE-hämmare är lämpligt vid hjärtsvikt, vid vänsterkammardysfunktion, efter hjärtinfarkt samt vid nefropati. Torrhosta förekommer hos 10–20% av behandlade patienter och kan uppkomma upp till ett år efter behandlingsstart. En ovanlig, men allvarlig, biverkan är angioödem. Uppehåll bör göras vid risk för dehydrering, t.ex. vid magsjuka. På Skånelistan rekommenderas ramipril och enalapril. Enalapril finns även tillgängligt som kombinationspreparat med hydroklortiazid.
Tiaziddiuretika
Hydroklortiazid är en väldokumenterad och kostnadseffektiv behandling vid hypertoni med begränsade biverkningar (elektrolytrubbningar och ökad risk att utveckla diabetes). Patienter med tidigare hudcancer, eller hög risk för hudcancer, kan man överväga byte till bendroflumetiazid (Salures). Tiazid bör undvikas vid gikt.
Det bör noteras att den diuretiska effekten avtar redan vid en måttlig njurfunktionsförsämring (eGFR <60 ml/min/m2). Vid eGFR <30 ml/min/m2 föreslås byte till loopdiuretikum.
Kalciumantagonister
Den blodtryckssänkande effekten är likvärdig med övriga blodtrycksläkemedel. Den mest dokumenterade substansen är amlodipin, som i en studie inte visade någon skillnad i förekomst av koronar död eller icke-fatal hjärtinfarkt (primär effektvariabel) hos patienter som randomiserats till behandling med amlodipin, klortalidon (tiazid) eller lisinopril (ACEI) (ALLHAT-studien).
Data från ACCOMPLISH-studien talar för terapeutiskt mervärde vid kombinationsbehandling med ACE-hämmare, vilket gör att amlodipin i första hand rekommenderas som tillägg till RAAS-blockad.
Amlodipin är även ett bra val ur miljösynpunkt jämfört andra kalciumantagonister.
Betablockerare och alfa-receptorblockerare
Betablockerare är väldokumenterade som blodtryckssänkare, men den morbiditets- och mortalitetsminskande effekten jämfört med placebo är svag vid okomplicerad hypertoni.
Vid okomplicerad hypertoni rekommenderas betablockerare inte som singelterapi. Det kan däremot övervägas som kombinationsbehandling vid kardiell samsjuklighet (angina pectoris, hjärtarytmi).
Alfareceptorblockerare är vasodilaterare med sparsam evidens som blodtryckssänkande medel.
Mineralkortikoidreceptorantagonister (MRA) och furosemid
Spironolakton och eplerenon är MRA-preparat vilka i hypertonisammanhang saknar bred dokumentation. De rekommenderas dock vid terapiresistens, definierat som utebliven blodtryckskontroll på tre eller fler blodtryckspreparat. Baserat på prisbild, bör spironolakton väljas i första hand. Vid gynekomastiutveckling byte till eplerenon.
Furosemid kan ha en god effekt vid svårbehandlad hypertoni. Redan vid måttlig nedsättning av njurfunktionen (se ovan), bör hos äldre furosemid väljas i stället för tiaziddiuretika.
Särskilda överväganden
Att beakta vid behandling
Uppföljning efter graviditetshypertoni
Patienter som har haft graviditetshypertoni eller preeklampsi bör kontrollera blodtrycket regelbundet även om blodtrycket återgår till normala nivåer efter förlossningen. Inom 10 år har uppskattningsvis 30 % utvecklat hypertoni.
Blodtrycksbehandling hos äldre
Även om äldre patienter kan ha mycket att vinna på blodtrycksbehandling, krävs noggranna individuella överväganden för att i möjligaste mån undvika biverkningar. I första hand trötthet och ortostatism med risk för fallolycka. Cirka 30% av individer >75 år har ortostatism i varierande grad. Symtomen kan vara yrsel, dubbelseende, svimning, trötthet, sviktande tankeförmåga, illamående, skakningar, huvudvärk och nackvärk. Orsaken till blodtrycksfall är att kroppens normala kompensatoriska mekanism med sympatiskt påslag och vasokonstriktion vid uppresning, fungerar sämre hos äldre. Ibland förstärkt av biverkning på annan pågående medicinering.
Det rekommenderas därför att rutinmässigt utföra en ortostatisk blodtrycksmätning innan medicinering påbörjas hos äldre. Positivt ortostatiskt test definieras med att det systoliska blodtrycket faller med minst 20 mm Hg, eller det diastoliska med minst 10 mm Hg inom 3 minuter efter att personen rest upp sig från liggande.
Strategi för behandling av högt blodtryck hos äldre patienter >80 år
| Vital eller nedsatt vitalitet men i huvudsak självständig | Nedsatt vitalitet och beroende av dagligt stöd | |
|---|---|---|
| Behandlingsindikation | Systoliskt blodtryck (SBT) ≥ 160 mm Hg | Överväg om SBT ≥ 160 mm Hg (väg in eventuell samsjuklighet) |
| Behandlingsmål | SBT 140-150 mm Hg* | SBT 140-160 mm Hg |
| Behandlingsstrategi | Överväg att starta med monoterapi | Inled behandlingen extra försiktigt |
| Vid mottagnings-SBT <120 mm Hg (tidigare skörhet) och/eller ortostatisk hypotension | Minska doseringen. Följ upp med blodtrycksmätning i både sittande och stående. | Minska doseringen. Följ upp med blodtrycksmätning i både sittande och stående. |
*Om behandlingen tolereras: SBT 130-140 mm Hg, försiktighet om diastoliskt blodtryck redan är <70 mm Hg.
Matris modifierad från 2024 ESH Clinical practical guidelines.
2024 ESH Clinical practical guidelines (pdf)
Icke-farmakologisk behandling
Livsstilsförändring är basen i all blodtrycksbehandling och innefattar framförallt kost och motion. För patienter med grad 1-hypertoni vid diagnos och < 3 riskfaktorer kan man utvärdera effekten av livsstilsförändringar efter cirka 3 månader innan läkemedelsbehandling inleds. Hjärtlungfonden har bra patientinformation om blodtryckssjukdomen och livsstilsbehandling.
Högt blodtryck (hjart-lungfonden.se)
- Rekommenderade interventioner livsstil enligt ESC Guidelines 2024 för behandling av förhöjt blodtryck samt hypertoni (escardio.org).
- Rekommenderade interventioner för fysisk aktivitet enligt ESC Guidelines 2024 för behandling av förhöjt blodtryck samt hypertoni.
Levnadsvanor
Levnadsvanor som kan rekommenderas vid högt blodtryck (efter British Hypertension Society 2004).
| Levnadsvanor | Rekommendation | Förväntad reduktion av systoliskt blodtryck* |
|---|---|---|
| Viktbalans | Rekommendation: BMI 20–25, viktminskning vid behov. | 5–10 mm Hg per 10 kg |
| Frukt och grönt | Minst 5 portioner frukt och grönsaker (> 70 g vardera) dagligen | 8–14 mm Hg |
| Begränsat saltintag | < 100 mmol Na per dag (< 2,4 g Na eller < 6 g NaCl) | 2–8 mm Hg |
| Fysisk aktivitet | Regelbunden aerobisk fysisk aktivitet (rask promenad ≥ 30 min de flesta dagar) | 4–9 mm Hg |
| Begränsa alkoholkonsumtion | Män ≤ 21 enheter per vecka Kvinnor ≤ 14 enheter per vecka |
2–4 mm Hg |
*Den förväntade blodtrycksreduktionen för en enskild intervention är inte oberoende av övriga interventioner.
Enligt Folkhälsomyndighetens uppdatering om alkoholens skadeverkningar, februari 2024, definieras riskbruk med 10 standardglas eller mer per vecka, eller 4 standardglas eller mer per dryckestillfälle (så kallad intensivkonsumtion) en gång i månaden eller oftare.
Ett standardglas innehåller 12 gram alkohol, motsvarande alkoholinnehåll i 50 cl folköl, 33 cl starköl, 12-15 cl vin eller knappt 4 cl sprit. Gränserna gäller för både män och kvinnor men individuell bedömning behöver alltid göras.
Gränserna gäller för både män och kvinnor, men vårdpersonalen behöver alltid göra en individuell bedömning.
Kost
Exempel på definierade dieter är DASH (Dietary Approaches to Stop Hypertension) och Medelhavsdieten som båda är rika på grönsaker och frukt. Hos individer med måttligt förhöjda blodtryck kan substantiell (6–8 mm Hg) blodtryckseffekt ses redan efter tre månader.
Saltintag
Hypertoni är en viktig delkomponent i det metabola syndromet och figurerar hos de flesta individer drabbade av kardiovaskulär komplikation. Natriumkloridsalt är grundsten i vårt blodtryckssystem. Salt får vi främst i oss genom processade matvaror, som bröd, ost, kött- och charkprodukter samt färdig- och restaurangmat. Saltkonsumtionen tenderar öka stadigt i de flesta industriländer.
Nya beräkningar visar att män i Sverige i snitt får i sig 9–12 gram salt per dag, kvinnor 7–10 gram per dag. Avsevärt över mål/rekommendation om 6 gram om dagen. Livsmedelsverket har därför erhållit uppdrag från regeringen att skapa förutsättningar för överenskommelse i livsmedelsbranschen om att sänka salt- och sockerhalten i livsmedel.
Om tillståndet
Hypertoni är den viktigaste enskilda riskfaktorn för hjärt-kärlsjukdom och förtida död. Det finns övertygande evidens för att behandling med läkemedel minskar risken att dö eller drabbas av hjärt-kärlsjukdom hos alla med blodtryck ≥140/90 mm Hg. Genom att minska det systoliska blodtrycket med 20 mm Hg hos en patient i 60-70 årsåldern halveras till exempel risken för stroke.
Underbehandling och underdiagnostik av hypertoni är ett stort problem i Sverige. Ungefär 30% av den vuxna befolkningen i Sverige beräknas ha högt blodtryck. Men bara hälften av dem känner till det och av dem som känner till sitt förhöjda blodtryck är det inte ens hälften som uppnår målblodtryck. Det finns alltså god anledning att screena opportunistiskt, dvs att mäta blodtrycket på patienter som kommer till vårdcentralen för besök och kontroll av annan anledning.
Diagnostik
Hypertoni definieras som blodtryck ≥140/90 mm Hg, uppmätt vid minst 3 skilda tillfällen med cirka en veckas mellanrum. Diagnosen kan också ställas direkt med ledning av en 24-timmarsmätning, vid mycket högt blodtryck ≥180/110, eller vid förhöjt blodtryck med samtidiga tecken på hypertoniorsakad organskada (HMOD), till exempel hjärtförstoring, proteinuri, högt pulstryck (> 60 mm Hg skillnad mellan systoliskt och diastoliskt tryck) eller näthinnepåverkan.
Blodtrycksgränsen för diagnos beror på vilken mätmetod som används.
| Gränsvärden för hypertoni | Systoliskt BT (mm Hg) | Diastoliskt BT (mm Hg) | |
|---|---|---|---|
| På mottagning | ≥ 140 | och/eller | ≥ 90 |
| I hemmet | ≥ 135 | och/eller | ≥ 85 |
| 24-timmars BT | ≥ 130 | och/eller | ≥ 80 |
| - dagtid | ≥ 135 | och/eller | ≥ 85 |
| -nattetid | ≥ 120 | och/eller | ≥ 70 |
Blodtrycket mäts i sittande efter 5 minuters vila med manschetten i hjärthöjd. Liggande mätning riskerar att överskatta det systoliska trycket. Mätning med apparat är att föredra framför manuell mätning. Handledsmätare ska undvikas. Vid varje tillfälle ska tre mätningar göras med 1 minuts mellanrum. Genomsnittet av de två sista mätningarna används. Hos äldre och vid misstänkt ortostatism bör blodtrycket även mätas i stående.
Blodtrycksmätning i hemmet är ett bra sätt att låta patienten bli delaktig i sin behandling, och har dessutom visat sig förbättra uppföljning och blodtryckskontroll. Det är viktigt att hem-blodtrycksmätningarna görs på rätt sätt (Blodtrycksmätning i hemmet).
Vid diagnostik och behandlingsmonitorering i hemmet bör trycket mätas morgon och kväll (innan given blodtrycksmedicinering) under minst 4-7 dagar.
Hypertoni – AKO Skåne-riktlinje för primärvården
Referenser
Om innehållet
Publicerat: 2026-01-02
Faktaägare: Läkemedelsrådet i Region Skåne

